Sarcopenia e Diabetes: O perigo mora ao lado
Desconhecida para muitas pessoas, a sarcopenia, apesar do nome difícil, é uma condição comum. O termo vem do grego e significa Sarco “carne” e Penia “diminuição (perda)”. Em outras palavras, a sarcopenia é a perda de massa muscular (massa magra) no corpo e, consequentemente, perda de força e envelhecimento. Ela afeta o equilíbrio, o “andar” […]
Mais próximas do que parecem: Entenda a relação entre diabetes e insuficiência cardíaca

Talvez você não saiba, mas diabetes pode levar à problemas cardiopatas, como a insuficiência cardíaca. Saiba como isso acontece e quais os principais sintomas que acendem o alerta do coração. Uma comorbidade alta entre os brasileiros, o diabetes está presente em vários lares do nosso país. Quem não conhece um vizinho, amigo ou familiar que […]
Hipoglicemia

A hipoglicemia é caracterizada por um nível muito baixo de glicose no sangue. A maneira de ter certeza se suas taxas de glicose estão muito baixas é checá-las com o aparelho (glicosímetro). Geralmente começamos a nos preocupar quando os níveis estão abaixo de 70 mg/dl. A hipoglicemia é chamada de grave quando precisamos recorrer a […]
Avanços no Diabetes Mellitus Tipo 1
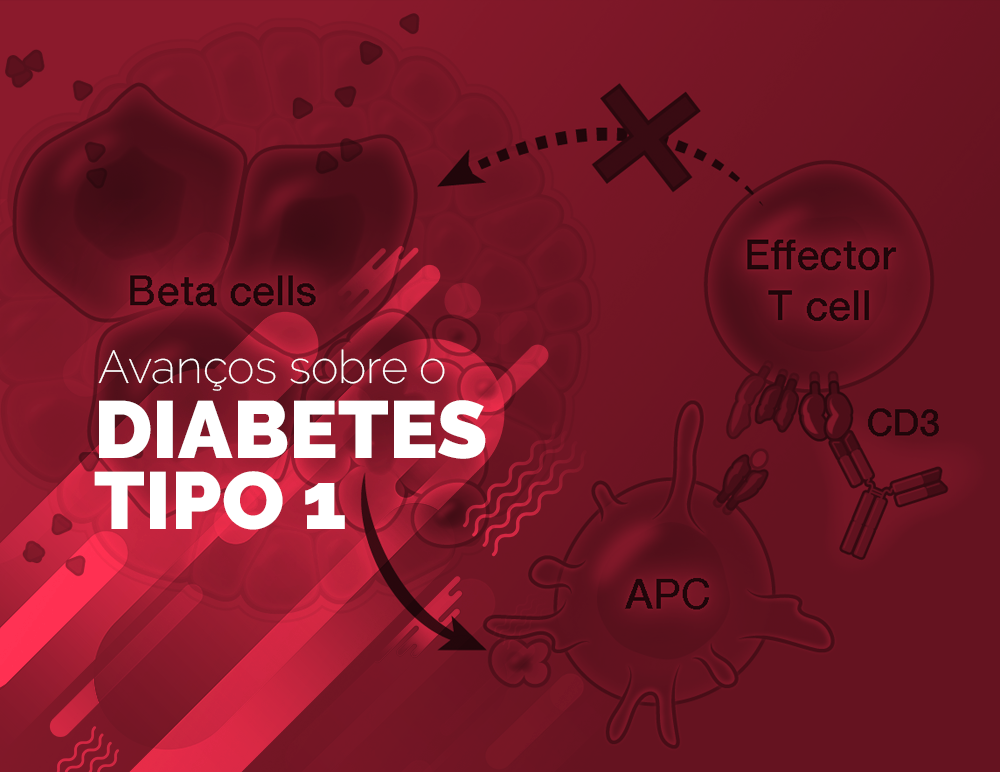
Para as pessoas que convivem diariamente com o diabetes mellitus tipo 1 (DM1), doença auto-imune que destrói as células pancreáticas que produzem insulina, cada dia traz um desafio diferente para achar o equilíbrio entre a quantidade correta e necessária de insulina para evitar aumento importante da glicemia sem correr o risco de ter uma grave […]
Diabetes tipo 2 em adolescentes

O Diabetes tipo 2, ligado à obesidade e a má alimentação, por muito tempo se configurou como uma doença associada a adultos. Porém, novos casos passam a ganhar destaque nas pesquisas em virtude do aumento dos índices entre os adolescentes. De acordo com o ADA – American Diabetes Association, organização sem fins lucrativos sediada nos […]
Amamentação e diabetes: entenda benefícios para mães e bebês

Amamentação e Controle glicêmico para as mães diabéticas A Semana Mundial do Aleitamento Materno acontece este ano, de 1º de agosto a 7 de agosto, e traz como tema central “Capacite os pais e permita a amamentação, agora e no futuro!”. Instituída em mais de 120 países, que se unem para reforçar a importância da […]
Entenda agora: Diabetes e suas complicações

Doença que afeta o metabolismo atinge mais de 11 milhões de brasileiros e causa uma morte a cada dez segundos em todo o mundo Certamente você ou já ouviu falar de alguém, é portador ou conhece alguém que tenha diabetes. Esta conhecida doença, e por vezes, até vista como comum entre as pessoas, na verdade […]
Diabetes e Disfunções Tireoidianas

Especialistas alertam para a relação entre as disfunções tireoidianas e o diabetes. Os endocrinologistas explicam que é importante se ter atenção com a glândula da tireoide em diabéticos, pois uma pessoa pode apresentar as duas patologias. Pacientes com diabetes tipo 1 podem ser diagnosticados com hipotireoidismo causado pela Tireoidite de Hashimoto ou hipertireoidismo causado pela […]
Entenda um pouco mais sobre esteatose hepática

Segundo estimativas, a esteatose hepática (gordura no fígado) será em um futuro próximo a maior causa de doença hepática crônica no mundo ocidental, acometendo 17–46% dos adultos. Pelas projeções, também será a maior causa de transplante hepático no mundo, superando a hepatite por vírus C. Mas diante de fatos tão alarmantes, por que muitas vezes acabamos […]
Qual o papel da família no cuidado com o Diabetes?

As atuais abordagens terapêuticas para todos os tipos de diabetes exigem o cuidado efetivo com envolvimento não somente do paciente, mas de toda sua família e das pessoas que lhe fornece apoio social. O apoio familiar é benéfico e necessário para pacientes de qualquer faixa etária. Seja você pai, irmão ou outro membro da família, […]

